La découverte d’une gestation est souvent un moment de joie, mais certaines complications nécessitent une vigilance absolue. Parmi elles, la nidation ectopique représente un défi diagnostique majeur pour la femme. Une question cruciale revient systématiquement : Grossesse extra-utérine : la douleur apparaît à partir de quand ? Contrairement à une évolution classique dans l’utérus, l’embryon s’installe ici à l’extérieur de la cavité utérine. Ce phénomène, souvent appelé GEU, peut rapidement devenir une urgence vitale. Identifier les premiers symptômes permet une prise en charge rapide, limitant ainsi le risque de rupture des tissus.
Le calendrier des premiers signes cliniques
Le premier signe reste l’aménorrhée, accompagnée parfois de seins tendus. Cependant, pour une femme présentant une GEU, les douleurs commencent généralement à se manifester entre la 3e et la 10e semaine après la conception. À ce stade, l’œuf commence à trop s’étirer dans un conduit non extensible, fréquemment l’une des trompes. La douleur est alors le signal que l’embryon manque d’espace pour croître sainement. Les signes précurseurs incluent souvent :
- Une pesanteur inhabituelle d’un côté du bas-ventre.
- Des saignements vaginaux de couleur brunâtre ou foncée.
- Des crampes pelviennes intermittentes qui s’intensifient.
- Une sensibilité accrue lors de la palpation abdominale.
Cette phase initiale est trompeuse, car elle peut simuler une fausse couche ou une simple inflammation. Pourtant, la croissance de l’embryon hors de l’utérus exerce une pression mécanique insupportable sur les trompes de Fallope. Si vous ressentez une gêne persistante, la prise de rendez-vous avec un médecin est impérative. Plus l’intervention médicale est précoce, plus les chances de préserver la fertilité future sont élevées.

L’importance capitale du suivi biologique et de l’imagerie
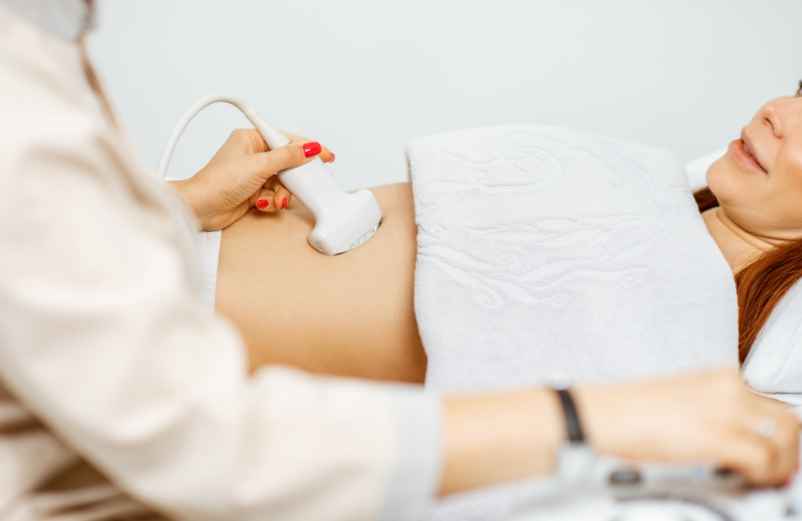
Le diagnostic de certitude repose sur deux piliers : le dosage du taux de HCG et l’échographie. Dans une grossesse normale, l’hormone HCG double toutes les 48 heures. En cas de GEU, cette progression est souvent chaotique ou trop lente, indiquant que l’œuf ne se développe pas dans l’utérus. Le médecin compare alors ces résultats biologiques avec les images obtenues par sonde endovaginale. Si l’échographie montre une vacuité utérine alors que le taux d’hormones est élevé, la suspicion de localisation ectopique devient quasi certaine.
C’est lors de cet examen que l’on peut visualiser l’œuf logé dans l’une des trompes de Fallope. Cette situation présente un risque hémorragique majeur pour la femme. Si l’embryon continue de croître, la structure qui l’abrite finit par céder, provoquant des saignements internes massifs. À ce moment précis, les douleurs deviennent insupportables et se propagent parfois jusque dans l’épaule. Il s’agit d’un choc hypovolémique imminent nécessitant une hospitalisation immédiate.
Les options thérapeutiques selon l’évolution du cas
Si la pathologie est détectée très tôt, un traitement médicamenteux peut être envisagé. Il consiste en une injection qui stoppe la division cellulaire de l’embryon et permet sa résorption naturelle par l’organisme de la femme. Cette solution évite une chirurgie invasive et préserve l’intégrité de l’appareil reproducteur. Cependant, un suivi rigoureux des symptômes et du taux de HCG reste nécessaire jusqu’à la disparition totale de l’hormone.
Quel parfum révèle votre signe du zodiaque ? Surprenant, vous ne vous en doutez pas
Ces coupes audacieuses transforment les cheveux blancs et font dix ans de moins
Les critères pour une approche non chirurgicale sont stricts :
- Une absence de saignements internes visibles à l’image.
- Un taux d’hormones initialement peu élevé.
- Un œuf de petite taille situé précisément dans les trompes.
- Une disponibilité pour un suivi biologique hebdomadaire.
Si ces conditions ne sont pas réunies, l’intervention chirurgicale par cœlioscopie devient la norme. Le chirurgien accède alors à la zone pour retirer l’œuf et, éventuellement, réparer ou enlever la trompe endommagée. Cette décision est prise pour écarter tout risque vital immédiat. Bien que difficile psychologiquement, cette étape est cruciale pour la santé de la patiente.
Prévention et surveillance après une alerte
Après une telle épreuve, la convalescence n’est pas seulement physique, elle est aussi émotionnelle. La femme doit s’accorder du temps avant d’envisager une nouvelle grossesse. Une surveillance postopératoire ou postmédicamenteuse est mise en place pour vérifier que l’utérus et ses annexes retrouvent un état normal. Il est conseillé d’attendre quelques cycles pour que les tissus cicatrisent. Lors de la prochaine prise de sang positive, un suivi ultra-précoce par échographie sera systématiquement proposé par le médecin.
La vigilance doit rester de mise, car les causes d’une GEU sont multiples, allant du tabagisme à des antécédents d’infections des trompes. En connaissant les symptômes par cœur, vous êtes en mesure de réagir dès les premiers saignements suspects. La douleur n’est pas une fatalité, mais un indicateur précieux qui doit mener aux urgences. En agissant vite, on transforme une situation de risque extrême en une épreuve maîtrisée médicalement.
Articles similaires
- Salpingite : découvrez les secrets de cette infection des trompes de Fallope !
- Elle ne devait pas survivre… jusqu’à ce que son propre bébé accomplisse l’impossible
- Tatiana Silva : son bébé prend déjà beaucoup de place… un accouchement surprise avant 2025 ?
- Grossesse et Post-Partum: Témoignages Poignants et Révélations!
- Parodontite Chronique: Tout Savoir sur cette Inflammation des Gencives

Julie Boucher, esthéticienne diplômée et coach bien‑être, accompagne les futures et jeunes mamans vers un équilibre intérieur et extérieur. Avec plus de 5 ans de pratique en soins naturels et yoga prénatal, elle délivre des routines beauté concrètes et faciles à mettre en place. Son approche bienveillante vous aide à conserver énergie et confiance pendant votre maternité.